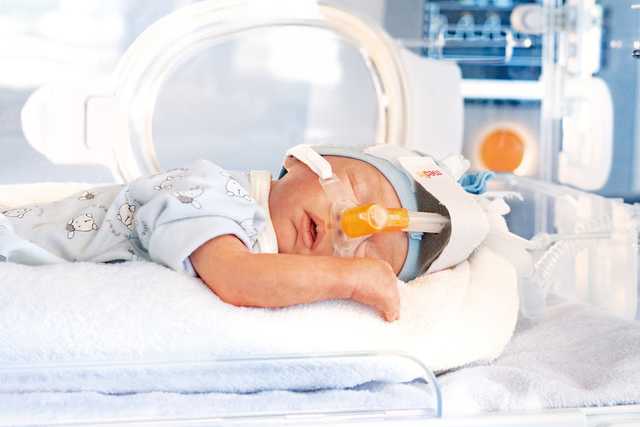
La apnea y las anomalías respiratorias afectan a prácticamente cualquier bebé prematuro o recién nacido. Cuanto más prematuro es el bebé, más acusada es la apnea. Este trastorno produce una interrupción de la mecánica respiratoria y el control de la respiración. La característica más importante de la apnea es el flujo de aire intermitente en las vías aéreas del paciente.
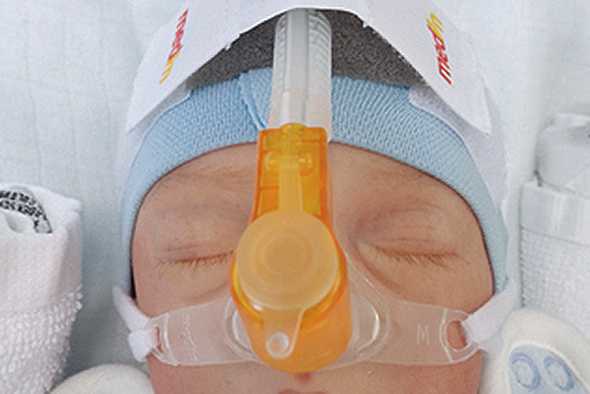
La nCPAP (presión nasal positiva continua en la vía aérea) es el modo de soporte respiratorio no invasivo utilizado con más frecuencia en bebés prematuros y recién nacidos, así como la base para otras variantes, como la ventilación nasal con presión positiva intermitente (NIPPV), la ventilación nasal con presión positiva intermitente sincronizada (SNIPPV) y la ventilación nasal de alta frecuencia (nHFV). Al utilizar la nCPAP, el paciente debe ser capaz de respirar espontáneamente, dado que esta terapia no administra respiraciones adicionales.
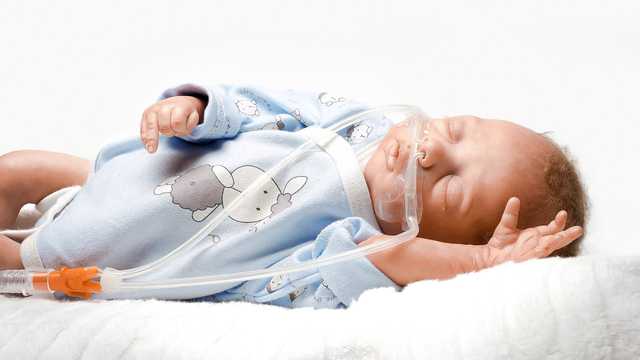
La terapia nasal con flujo alto (nHFT) consiste en el suministro de gas respiratorio calentado y humidificado a través de una cánula nasal. Esto hace que el flujo de gas administrado sea superior al flujo respiratorio inspiratorio del paciente. En neonatología, un flujo superior a 1 l/min se considera una terapia con flujo alto, mientras que para los adultos, se deben aplicar valores proporcionalmente más elevados. (
Otros nombres de la terapia nHFT: terapia de cánulas nasales de flujo alto (HFNC) o terapia de cánulas nasales de flujo alto calentado y humidificado. Todos ellos designan la misma modalidad de terapia.
El modo nHFV combina las ventajas de la ventilación de alta frecuencia y el soporte con CPAP no invasivo (
NIPPV es un término genérico que abarca diversos métodos de ventilación en los que, además de utilizarse la CPAP/PEEP, se aplican respiraciones controladas para proporcionar soporte al paciente. El nivel de presión de estas respiraciones es mayor y no se emiten de manera sincronizada. Se han establecido ciertas diferencias entre las distintas variantes de este método de soporte respiratorio.
La SNIPPV es la variante sincronizada del soporte respiratorio con NIPPV. En la NIPPV, el dispositivo administra las respiraciones independientemente de la propia respiración del paciente. Esto puede provocar conflictos de sincronización entre el paciente y el dispositivo. En la SNIPPV, las respiraciones se coordinan con la inspiración del paciente y, de este modo, la incidencia de conflictos se reduce al mínimo.

El acondicionamiento de gas respiratorio hace referencia al calentamiento y la humidificación del aire espirado o el gas respiratorio administrado. Esto puede llevarse a cabo mediante el uso de un humidificador o, de forma pasiva, con un filtro HME (intercambiador de calor y humedad).
Dado que el sistema respiratorio de los bebés prematuros y recién nacidos no suele estar desarrollado por completo o, cuanto menos, es muy sensible, es preferible utilizar sistemas de humidificación activa para este grupo de pacientes.