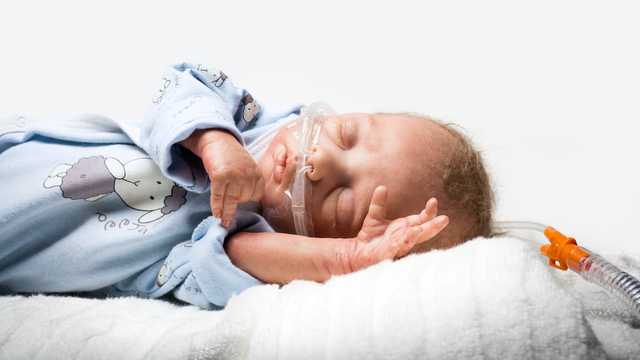
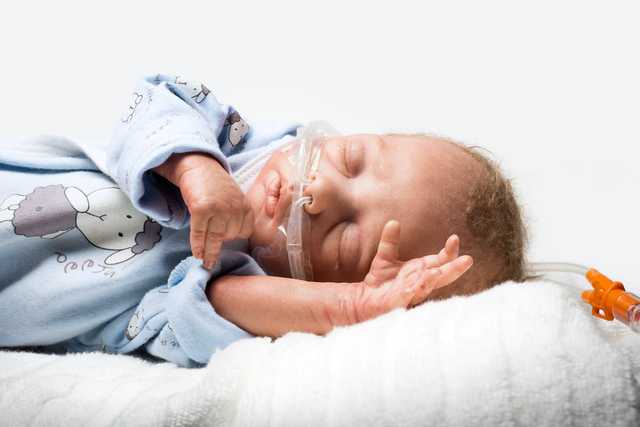
Nasale High-Flow Therapie (nHFT) bezeichnet die Verabreichung von beheiztem und befeuchtetem Atemgas über eine Nasenkanüle. Der verabreichte Gasflow ist somit höher als der inspiratorische Atemflow des Patienten. In der Neonatologie gilt ein Flow von mehr als 1 LPM als High-Flow Therapie, während bei Erwachsenen entsprechend höhere Werte verwendet werden sollten. (
Andere Bezeichnungen für nHFT: High-Flow Nasenkanüle (HFNC) oder beheizte befeuchtete High-Flow Nasenkanüle. Sie alle bezeichnen dieselbe Therapieform.
Einfache und schonende Anbringung
Perfekte Ergänzung der nCPAP-Atemunterstützung
Verringerung der Atembemühungen
Verfügbar bei den Geräten medinCNOmini, medin-NC3 und medinSINDI
Übersteigen die Atemgasflows die Inspirationsflows des Patienten, kann im Gegensatz zur herkömmlichen Low-Flow Therapie mittels Nasenkanüle die Zufuhr von Raumluft über die Nase reduziert oder verhindert werden. Dadurch können die Oxygenierung und die Wirksamkeit der Sauerstoffzufuhr verbessert werden. (
Der anatomische Totraum wird durch den Atemgasflow ausgewaschen und somit reduziert, was wiederum zu einer Verringerung der Atembemühungen führen kann. Auch das am Ende der Exspiration in den oberen Atemwegen verbliebene Kohlendioxid kann durch den hohen Atemgasflow ausgewaschen werden. (
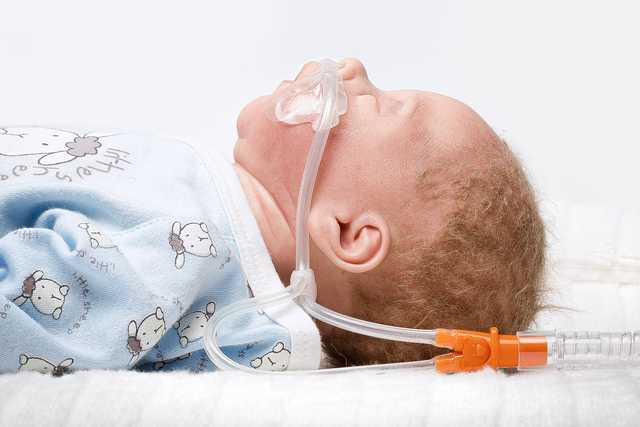
Die Anwendung erfolgt jeweils über unsere medin Nuflow-Nasenkanülen und ist somit sehr einfach und schonend für den Patienten. Um den Spüleffekt zu gewährleisten, muss die Nasenkanüle so gewählt werden, dass mindestens 50 % des Nasenlochs für eine beabsichtigte Leckage frei bleiben. Der Atemgasflow kann durch diese Leckage aus der entweichen.
Während der nHFT können weder Patienten- noch Schlauchdrücke gemessen werden. Um den Patienten vor unerwünscht hohen Drücken zu schützen, ist es notwendig, diese Leckage als eine Art Überdruckventil aufrechtzuerhalten. (
medin bietet die nHFT-Anwendung bei den Geräten medinSINDI, medinCNOmini und medin-NC3 an.
Diese Geräte können intuitiv und einfach von den nCPAP-Modi zum nHFT-Modus umschalten, ohne dass ein anderes Schlauchsystem angeschlossen werden muss. Der CPAP-Generator Medijet muss nur zur medin Nasenkanüle wechseln.
CPAP-Pausen, Skin-to-Skin Care und Behandlungsänderungen können einfach und schnell durchgeführt werden. Ihre Patienten können so eine flexible, auf sie abgestimmte Betreuung erhalten.
Folgende Parameter sind einzustellen