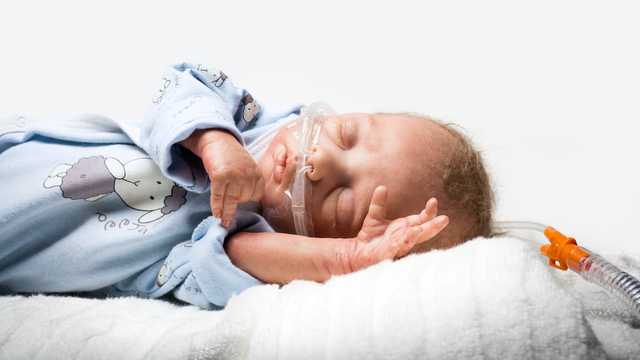
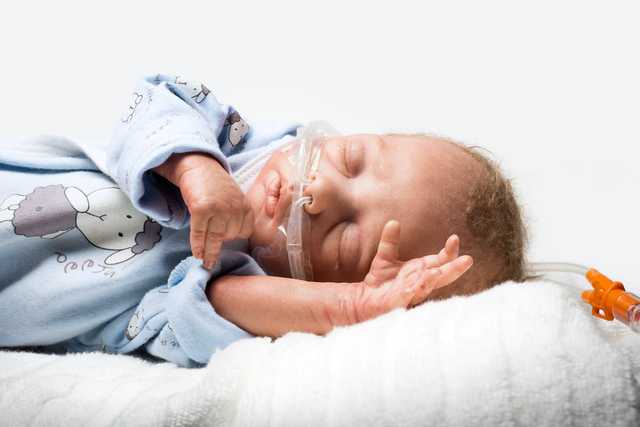
L'oxygénothérapie à haut débit nasal (nHFT) désigne l'administration de gaz respiratoire chauffé et humidifié via une canule nasale. Le débit de gaz administré est donc plus élevé que le débit respiratoire inspiratoire du patient. En néonatalogie, un débit de plus de 1 l/min est considéré comme une thérapie à haut débit, alors que pour les adultes, des valeurs correspondantes plus élevées doivent être appliquées. (
Autres noms pour la nHFT : thérapie à haut débit par canule nasale (HFNC) ou canule nasale humidifiée chauffée. Ils désignent tous la même forme de thérapie.
Application facile et non traumatisante
Complément parfait à l'assistance respiratoire par nCPAP
Réduction de l'effort respiratoire
Disponible avec les dispositifs medinCNOmini, medin-NC3 et medinSINDI
Si le débit de gaz respiratoire dépasse le débit inspiratoire du patient, l'entrée de l'air ambiant par le nez peut être réduite ou empêchée, à l'inverse de la thérapie par canule nasale à bas débit classique. Par conséquent, l'oxygénation et l'efficacité de l'apport en oxygène peuvent être améliorées. (
L'espace mort anatomique est éliminé par le débit de gaz respiratoire et donc réduit, ce qui peut entraîner une diminution de l'effort respiratoire. Le dioxyde de carbone restant dans les voies aériennes supérieures à la fin de l'expiration peut aussi être éliminé par le débit de gaz respiratoire élevé. (
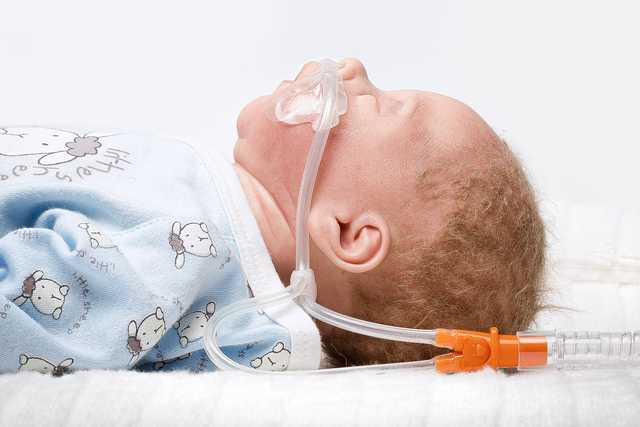
L'application est réalisée dans chaque cas via nos canules nasales medinNuflow, et est donc très facile et non traumatisante pour le patient. Pour garantir l'effet de rinçage, la canule nasale doit être sélectionnée de telle sorte qu'au moins 50 % de la narine ne soit pas obstruée, pour servir de fuite. Le débit de gaz respiratoire peut s'échapper du nez via cette fuite.
Aucune pression, que ce soit au niveau du patient ou de la tubulure, ne peut être mesurée pendant la nHFT. Pour protéger le patient de pressions élevées non souhaitées, il est nécessaire de maintenir cette fuite comme une sorte de valve de surpression. (
medin permet l'application de la nHFT avec les dispositifs medinSINDI, medinCNOmini et medin-NC3.
Ils peuvent passer de façon intuitive et rapide des modes nCPAP au mode nHFT sans avoir besoin de changer le système de tubulure. Le générateur CPAP Medijet doit seulement passer à la canule nasale medin.
Les pauses de CPAP, le peau-à-peau et les changements de traitement peuvent être mis en œuvre facilement et rapidement. Vos patients peuvent donc recevoir des soins flexibles, personnalisés.
Les paramètres suivants doivent être définis